La chenille processionnaire du pin ne représente pas seulement un risque cutané ou allergique. Dans certaines situations, ses poils urticants peuvent atteindre les yeux et provoquer une affection rare mais potentiellement grave : l’ophthalmie noueuse. Cette pathologie oculaire illustre la capacité de cet insecte à provoquer des atteintes profondes et durables, même après une exposition apparemment anodine.
Qu’est-ce que l’ophtalmie noueuse ?
La chenille processionnaire du pin (Thaumetopoea pityocampa) se déplace en file indienne et, à partir d’un certain stade de développement, est recouverte de milliers de poils urticants microscopiques capables de provoquer des réactions cutanées, oculaires, respiratoires ou allergiques chez l’être humain.
L’ophtalmie noueuse est une inflammation de l’œil causée par la pénétration de corps étrangers biologiques, le plus souvent des soies urticantes de chenilles. Dans le cas de la chenille processionnaire du pin, ces soies microscopiques, rigides et barbelés, peuvent se fixer à la surface de l’œil ou pénétrer progressivement les tissus oculaires.
L’exposition aux soies urticantes peut se produire par contact direct avec les chenilles ou leurs nids, par exposition aérienne lorsqu’elles sont dispersées dans l’air, ou par contact indirect via les mains, les vêtements ou des objets contaminés.


Symptômes cliniques
Les symptômes incluent une sensation de corps étranger, une rougeur oculaire, des démangeaisons, une douleur, un larmoiement, une photophobie et parfois une baisse de l’acuité visuelle. L’examen ophtalmologique peut révéler des filaments microscopiques dans la cornée, accompagnés d’une réaction inflammatoire.
En cas de signes d’urgence vitale, appelez le 15 ou le 112
Risques et complications
Dans la majorité des situations, l’inflammation provoquée par les soies reste superficielle et touche uniquement la partie avant de l’œil (la cornée et la conjonctive). Elle se manifeste alors par une rougeur, une douleur, une sensation de corps étranger et un larmoiement.
Cependant, dans certains cas, les soies peuvent pénétrer plus profondément à l’intérieur de l’œil. En avançant progressivement dans les tissus, elles peuvent déclencher une réaction inflammatoire plus importante.
Lorsque l’inflammation atteint les structures internes, plusieurs complications peuvent apparaître :
Uvéite : inflammation de la partie centrale de l’œil (l’uvée), pouvant entraîner une douleur importante, une sensibilité à la lumière et une baisse de la vision.
Atteinte du cristallin : une inflammation prolongée peut troubler le cristallin, favorisant l’apparition d’une cataracte (opacification progressive de la vision).
Atteinte du vitré : les soies peuvent provoquer une réaction inflammatoire dans le gel transparent qui remplit l’œil, ce qui peut se traduire par une vision trouble ou des « corps flottants ».
Endophtalmie stérile (plus rare) : il s’agit d’une inflammation sévère de l’intérieur de l’œil, sans infection bactérienne, mais pouvant mettre en danger la fonction visuelle si elle n’est pas prise en charge rapidement.
L’importance de la réaction dépend principalement du nombre de soies pénétrées et de la profondeur à laquelle elles se sont implantées. Plus elles s’enfoncent profondément, plus le risque de complications augmente.
Diagnostic
Le diagnostic repose d’abord sur le contexte d’exposition (promenade en forêt, présence de nids de chenilles, contact avec des poils urticants), puis sur l’examen clinique réalisé par un médecin.
L’examen clé est réalisé à l’aide d’une lampe à fente. Il s’agit d’un appareil d’observation utilisé en ophtalmologie, qui permet d’examiner l’œil avec un fort grossissement et un faisceau lumineux très fin et très précis. Le patient est assis face à l’appareil, le menton posé sur un support, tandis que le médecin observe les différentes structures de l’œil (cornée, conjonctive, chambre antérieure) en détail. Cet examen permet de visualiser directement les soies urticantes, souvent très fines, ainsi que la réaction inflammatoire qu’elles provoquent.
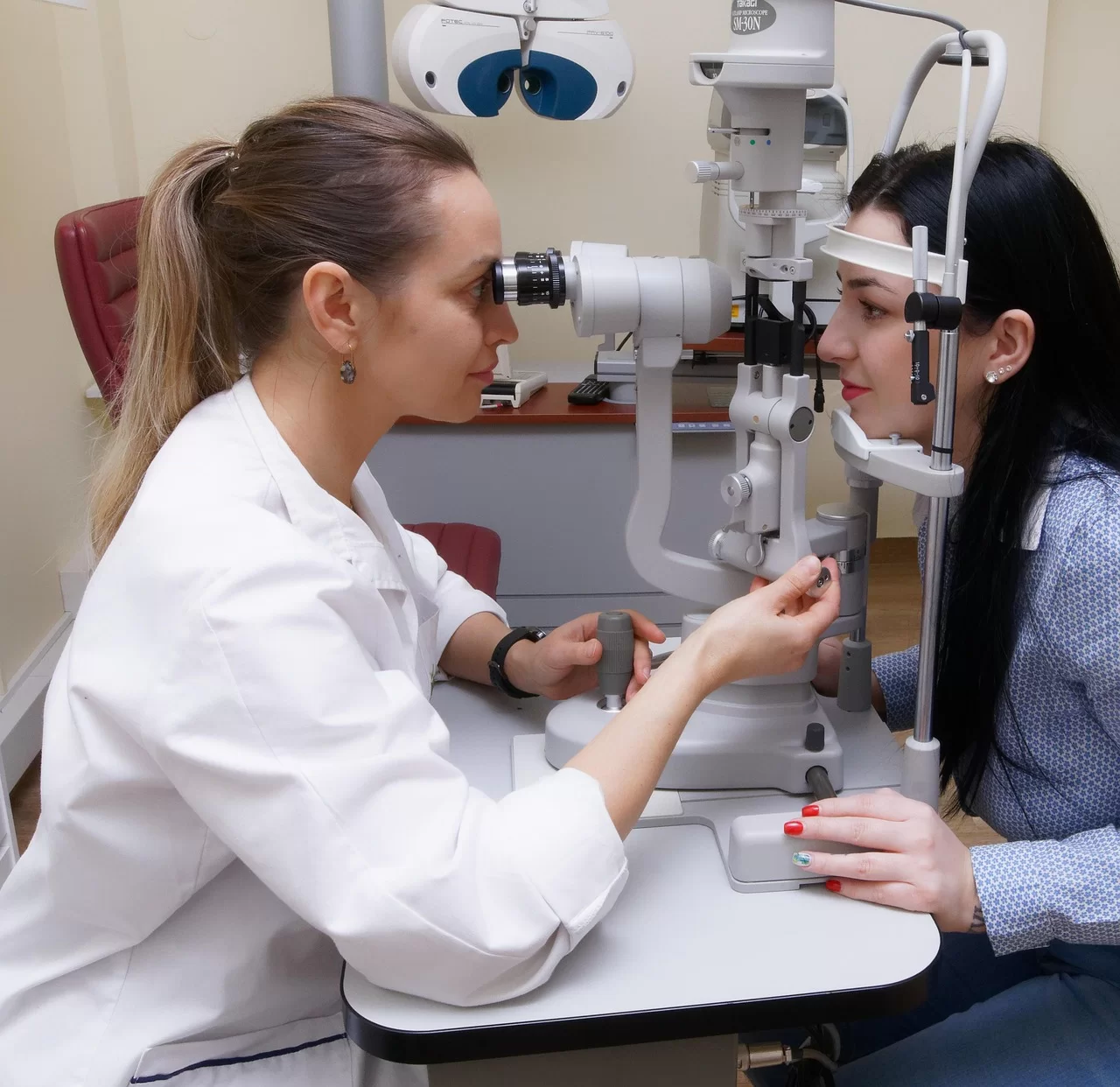
Dans certaines situations, des examens d’imagerie oculaire (comme la tomographie en cohérence optique – OCT) peuvent être nécessaires afin d’évaluer la profondeur de pénétration des soies.
Un suivi ophtalmologique régulier est indispensable, car les soies peuvent progressivement migrer vers des structures plus profondes de l’œil, même plusieurs semaines après l’exposition initiale.
Prise en charge thérapeutique
La prise en charge vise à contrôler l’inflammation provoquée par les soies et à prévenir d’éventuelles complications.
Le traitement repose généralement sur plusieurs types de médicaments administrés sous forme de collyres (gouttes oculaires) :
Collyres anti-inflammatoires : le plus souvent à base de corticoïdes, ils servent à diminuer la réaction inflammatoire déclenchée par les soies. En réduisant l’inflammation, ils limitent la douleur, la rougeur et le risque de lésions des tissus oculaires.
Antibiotiques locaux : administrés sous forme de gouttes ou de pommade ophtalmique, ils ne traitent pas directement la réaction aux soies (qui n’est pas une infection), mais ils permettent de prévenir une surinfection bactérienne. En effet, la surface de l’œil fragilisée par l’inflammation peut devenir plus vulnérable aux bactéries.
Cycloplégiques : il s’agit de médicaments qui dilatent temporairement la pupille et mettent au repos certains muscles internes de l’œil. Cette mise au repos réduit la douleur liée aux spasmes musculaires et diminue le risque de complications inflammatoires internes, notamment en cas d’uvéite.
Dans certains cas, lorsque des soies sont visibles à la surface de l’œil, le médecin peut procéder à leur extraction mécanique. Ce geste est réalisé sous anesthésie locale (collyre anesthésiant) et consiste à retirer délicatement les soies à l’aide d’instruments fins. L’objectif est d’éliminer la source de l’inflammation afin d’éviter qu’elle ne se prolonge ou ne s’aggrave.
Une surveillance ophtalmologique prolongée est recommandée, car les soies peuvent migrer progressivement vers des structures plus profondes, entraînant des complications parfois tardives.
Prévention
La prévention repose sur l’évitement des zones infestées, l’absence de manipulation des chenilles et de leurs nids, le lavage des mains après exposition en milieu forestier, l’évitement du frottement des yeux et le signalement des nids aux services compétents. L’information du public constitue un levier essentiel pour réduire les risques.
Rédaction: Rebecca SOUZA, FREDON France
Sources
Martín-Sánchez, M., et al. (2019). Ophthalmia nodosa due to the pine processionary caterpillar: report of three cases and review of the literature. Archivos de la Sociedad Española de Oftalmología, 94(5), 234–239.
Lamy, M., Pastureaud, M.H., Novak, F. & Ducombs, G. (1986). Thaumetopoein: an urticating protein from the pine processionary caterpillar. Toxicon, 24(4), 347–356.
Bonamonte, D., Foti, C., Vestita, M., Angelini, G. (2013). Skin reactions to pine processionary caterpillar Thaumetopoea pityocampa. The Scientific World Journal, 2013, Article ID 867431.
Rodriguez-Mahillo, A.I., Gonzalez-Munoz, M., Vega, J.M., et al. (2012). Setae from the pine processionary moth contain relevant allergens. Contact Dermatitis, 67(6), 367–374.